4.5. Строение и функции системы органов кровообращения
Сердечно-сосудистая система человека замкнутая и состоит из сердца и кровеносных сосудов, которые образуют два круга кровообращения — большой и малый (легочный).
Сердце — полый мышечный орган, состоящий из четырех камер — двух предсердий (левого и правого) и двух желудочков (левого и правого). Масса сердца около 300 г. Снаружи оно покрыто перикардом, переходящим около крупных сосудов сердца в эпикард. Между эпикардом и перикардом находится перикардиальная жидкость, снижающая трение при сокращениях сердца. Под эпикардом находится миокард — мышечная оболочка сердца, образованная сердечной поперечно-полосатой мышечной тканью, состоящей из кардиомиоцитов, соединенных друг с другом вставочными дисками. Внутренняя оболочка сердца называется эндокардом.
Сердце разделено на две части сплошной перегородкой. Между предсердиями и желудочками находятся створчатые клапаны. В правой половине сердца — трехстворчатый, а в левой — двухстворчатый (митральный) клапаны. Створки клапанов удерживаются сухожильными нитями, связанными с сосочковыми мышцами стенок желудочков. При заполнении желудочка кровью клапаны закрываются и предотвращают обратный ток крови в предсердия.
На границе левого желудочка и аорты, правого желудочка и легочного ствола находятся полулунные клапаны. Они препятствуют обратному току крови из аорты и легочного ствола в сердце.
Автоматия сердца — это его способность сокращаться под влиянием собственных нервных импульсов, возникающих в правом предсердии. Импульсы возникают в синусно-предсердном узле правого предсердия (узел Киса — Флека). Затем они распространяются на всю сердечную мышцу по проводящей системе сердца. Эта система включает предсердно-желудочковый узел (узел Ашоффа — Тавара), лежащий в межпредсердной перегородке, предсердно-желудочковый пучок (пучок Гисса) и волокна Пуркинье, разветвляющиеся в толще миокарда желудочков. Проводящая система сердца образована проводящими кардиомиоцитами, иннервируемыми волокнами вегетативной нервной системы. Сердце может некоторое время сокращаться автоматически, даже будучи изолированным от организма.
Работа сердца состоит из трех фаз, объединенных в сердечный цикл:
- систола предсердий — 0,1 с — поступление крови из предсердий в желудочки. Створчатые клапаны открыты;
- систола желудочков — 0,3 с — поступление крови из желудочков в аорту и легочный ствол. Створчатые клапаны закрыты, полулунные — открываются;
- диастола предсердий и желудочков — 0,4 с, общее расслабление сердца. Полулунные клапаны закрыты.
Средняя нормальная частота сердечных сокращения — 60—75 уд/мин, у тренированных людей частота сокращений сердца меньше, у новорожденных — 140 уд/мин.
Нервная регуляция сердечной деятельности осуществляется блуждающим нервом. Парасимпатические волокна замедляют работу сердца, симпатические — усиливают. Центры, регулирующие сердечную деятельность, находятся в продолговатом и спинном мозге, гипоталамусе и коре больших полушарий.
Гуморальная регуляция осуществляется гормонами надпочечников — адреналином (усиливает работу сердца) и ацетилхолином (замедляет работу сердца), а также; гормоном щитовидной железы — тироксином (учащает сердечный ритм).
Кровеносные сосуды делятся на артерии, вены и капилляры.
Артерии — обладают толстыми стенками, с большим количеством эластических и гладких мышечных волокон. Давление крови и скорость кровотока в них наибольшие. Артерии несут артериальную кровь от сердца. Исключение составляют легочные артерии, несущие венозную кровь к легким.
Вены — состоят из трех слоев, но эластических и мышечных волокон в них меньше. Несут венозную кровь к сердцу, за исключением легочных вен, несущих артериальную кровь от легких.
Капилляры — мельчайшие кровеносные сосуды, стенки которых состоят из одного слоя клеток. Через стенки капилляров происходят обменные процессы между кровью и тканями.
Движение крови по сосудам.
Кровь циркулирует по системе органов кровообращения, связывающей все органы человека. Процесс циркуляции крови называется гемодинамикой.
Он подчиняется законам гидродинамики и описывается формулой:
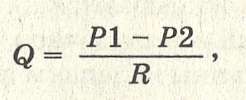 где Q — объемная скорость кровотока, зависящая от разности давлений крови в начале и конце каждого круга кровообращения (P1 — Р2) и обратно пропорциональная сопротивлению сосудов — R.
где Q — объемная скорость кровотока, зависящая от разности давлений крови в начале и конце каждого круга кровообращения (P1 — Р2) и обратно пропорциональная сопротивлению сосудов — R.
Скорость кровотока в аорте равна 0,5 м/с, в капиллярах — 0,00005 м/с, в венах — 0,25 м/с. Замкнутость кровотока предполагает, что количество крови, протекающее через любое поперечное сечение, одинаково. А это означает, что суммарная площадь поперечного сечения капилляров в 10 тыс. раз больше площади поперечного сечения аорты.
Движение крови по сосудам определяется разностью давлений крови в артериях и венах. Эта разность давлений создается работой сердца и силой сопротивления стенок сосудов току крови. Скорость течения крови обратно пропорциональна суммарной площади поперечного сечения сосудов. Непрерывность тока крови обеспечивается эластичностью сосудов и колебаниями их стенок. Движению крови в венах способствуют венозные клапаны и скелетные мышцы, сокращение которых проталкивает кровь к сердцу. Крупные вены обладают присасывающим действием, возникающим при увеличении объема грудной полости.
Давление крови отражает состояние сердечной мышцы и стенок сосудов. Его разность в начале и в конце круга кровообращения обеспечивает движение крови по сосудам. Различают систолическое и диастолическое давление. Систолическое давление в норме равно 120 мм рт. ст., диастолическое — 80 мм рт. ст.
По мере продвижения крови по сосудистому руслу давление падает. Минимальных значений оно достигает в полых венах, во время вдоха.
При физической нагрузке давление крови повышается. У людей пожилого возраста стенки кровеносных сосудов теряют эластичность, что также ведет к повышению артериального давления.
Артериальный пульс — это ритмические колебания стенок артерий, вызванные поступлением крови в аорту во время систолы левого желудочка. Пульс, его частота и ритмичность, отражает состояние сердечно-сосудистой системы.
Регуляция гемодинамики осуществляется сосудодвигательным центром продолговатого мозга. Симпатические нервы суживают просветы сосудов, парасимпатические — расширяют. Сосуды мозга, легких и сердца не суживаются при возбуждении симпатических волокон.
К гуморальным регуляторам просвета сосудов относятся сосудосуживающие гормоны — адреналин, вазопрессин, и сосудорасширяющие — ацетилхолин, гистамин.
Круги кровообращения.
Из правого желудочка венозная кровь поступает в легочный ствол, который делится на правую и левую легочные артерии. В легких кровь становится артериальной и возвращается по четырем легочным венам в левое предсердие. Так завершается малый круг кровообращения.
Большой круг начинается в левом желудочке. Кровь поступает в аорту и две коронарные артерии сердца. Аорта имеет восходящую и нисходящую части. Восходящая часть переходит в дугу аорты, от которой отходят сонные и подключичные артерии. По ним кровь движется к голове, верхним конечностям. Нисходящая часть образует грудную и брюшную аорты. Их ветви снабжают кровью органы грудной и брюшной полости, органы малого таза, нижние конечности. От верхней части туловища кровь поступает в правое предсердие по верхней полой вене. Нижняя полая вена собирает кровь от нижней части туловища и от непарных органов брюшной полости — желудка, кишечника, поджелудочной железы и селезенки. Кровь от этих органов поступает сначала в воротную вену печени. Там происходит дезинтоксикация крови. Затем по двум печеночным венам кровь направляется в нижнюю полую вену. Верхняя и нижняя полые вены впадают в правое предсердие, где и заканчивается большой круг кровообращения. Часть от общего объема крови «депонируется» в кровяных депо — венозном русле, селезенке, печени, коже. Депонированная кровь является резервом, который не требуется организму в спокойном состоянии, но может оказаться необходимым при напряженной работе и кровопотерях. Депонированная кровь восполняет недостаток объема крови, кислорода и глюкозы.